Quase todas as mães podem ter dermatite atópica em um bebê. Esta doença geralmente aparece desde os primeiros dias após o nascimento e ocorre ao longo da vida. Bebês com diagnóstico de dermatite atópica são obrigados a serem observados por um alergista pelo resto da vida. Somente o conhecimento correto sobre esta doença ajudará a controlar o curso da doença.

O que é isso?
Quaisquer manifestações de dermatite atópica estão associadas a reações alérgicas. Esta doença tem predisposição predominantemente genética.
Os cientistas identificaram uma série de genes que codificam uma predisposição para a percepção de várias substâncias. Esses genes são responsáveis pelo aumento da suscetibilidade do corpo a vários componentes estranhos. Via de regra, vários membros da família podem ter essa predisposição ao mesmo tempo.
A dermatite atópica se desenvolve como resultado de uma resposta aguda do sistema imunológico à ingestão de um fator desencadeante. Essa reação é acompanhada por manifestações cutâneas e sistêmicas graves. Várias substâncias e alérgenos podem atuar como agentes desencadeantes ou provocadores. A peculiaridade da reação individual depende da predisposição genética e do nível inicial do sistema imunológico.

Causas de ocorrência
Uma reação alérgica grave, manifestada pelo aparecimento de erupção cutânea ou outros elementos da pele, não ocorre em todas as crianças. Atualmente, os cientistas identificam mais de mil causas diferentes que podem levar ao aparecimento da dermatite atópica.... Na maioria dos casos, os agentes provocadores são produtos químicos.


A única causa exata da doença é desconhecida dos cientistas. Isso se deve à codificação individual de genes em cada corpo humano. Foi descoberto que quando um gatilho específico é atingido, o risco de desenvolver dermatite atópica na presença de uma predisposição genética específica é de mais de 95-98%.
Estudos científicos canadenses mostraram uma relação estatisticamente significativa entre a presença de situações estressantes e as exacerbações da doença. Após um forte esforço psicoemocional ou físico, o risco de novas exacerbações da doença aumenta em 12-15%.
Entre as possíveis razões, alguns cientistas apontam a presença de patologias cutâneas. Quando a integridade da pele é violada, os alérgenos entram no corpo da criança com muito mais facilidade e desencadeiam toda uma cascata de reações inflamatórias. Com o desenvolvimento das doenças, os períodos de exacerbação são substituídos por remissão. Como resultado de uma doença prolongada, a estrutura da pele muda. Também pode afetar a probabilidade de progressão da doença.


Fatores provocadores
Vários fatores podem desencadear a dermatite atópica. Todos os gatilhos podem ser divididos em várias categorias. A maioria dos agentes provocadores entra no corpo por fora. Eles respondem por mais de 80% dos casos de doenças. Fatores de provocação internos são muito menos comuns. Normalmente, essas formas de doenças são típicas de bebês com muitas doenças crônicas.
Todos os fatores provocadores que desencadeiam uma cascata de reações alérgicas podem ser divididos em várias categorias etiológicas:
- Ingestão de alérgenos alimentares. Uma das formas mais comuns da doença. Os primeiros casos podem ocorrer em bebês já aos seis meses de idade. Nesse momento, novos produtos são adicionados à dieta do bebê - como alimentos complementares. Em crianças mais velhas, frutas cítricas, chocolate e frutos do mar tornam-se alérgenos ativos. Todas as frutas tropicais também podem causar manifestações de dermatite atópica.
- Inalação de pólen vegetal e alergia a flores. O pico de incidência ocorre por volta dos 6-8 anos de idade. Normalmente, os bebês apresentam corrimento nasal intenso com secreção abundante, respiração alterada, olhos lacrimejantes e avermelhados. Em 20% das crianças, erupções cutâneas e coceira intensa se somam a esses sintomas.
- Uso prolongado de medicamentos antibacterianos que têm efeito adverso no sistema digestivo da criança. 80% da imunidade é formada nos intestinos. As bactérias benéficas ajudam a combater a microflora estranha e a fortalecer a imunidade. Com o uso prolongado de antibióticos, são formadas disbiose pronunciada e síndrome do intestino irritável. A microflora perturbada impede a remoção de alérgenos do corpo, provocando a exacerbação das doenças atópicas.
- Poeira doméstica, bem como pelos ou pelos de animais. Em casos mais raros, o desenvolvimento de dermatite atópica em contato com tecidos nos quais vivem os ácaros. Dormir em travesseiros de penas pode "dar" aos bebês não sonhos alegres e agradáveis, mas fortes erupções cutâneas que coçam.
- A transição da alimentação com leite materno para a fórmula. Muitos bebês com intolerância à lactose podem desenvolver manifestações de deficiência de lactase e, com predisposição genética, dermatite atópica. Há casos de doenças cutâneas alérgicas devido à introdução de misturas que contenham vestígios de nozes ou soja.
- Todas as doenças que enfraquecem o sistema imunológico da criança. Crianças que costumam ter resfriados são mais suscetíveis ao desenvolvimento de dermatite atópica. Se o bebê estiver resfriado de 3 a 4 vezes por ano, a mãe definitivamente deve mostrar a criança ao alergista-imunologista. Em crianças com doenças frequentes, o estresse constante no sistema imunológico pode levar ao desenvolvimento de reações alérgicas.
- Contato com alérgenos químicos. Para um bebê com intolerância individual ou tendência a reações alérgicas, quase todos os compostos químicos podem atuar como um gatilho químico. O maior número de casos de dermatite atópica foi observado após o contato com produtos químicos domésticos. Reações alérgicas de contato a xampus e produtos de higiene pessoal também são comuns. Quanto mais aditivos aromáticos houver no produto, maior o risco de desenvolver sintomas adversos no bebê.
- Várias doenças parasitárias. Muitas vezes, os bebês com dermatite atópica são tratados sintomaticamente, esquecendo-se de estabelecer a causa raiz da doença. Em bebês com menos de 5 anos, os vermes e vários parasitas costumam ser os culpados da doença. Vivendo nos intestinos ou em outros órgãos internos, eles liberam substâncias tóxicas que afetam negativamente o sistema imunológico. Essas toxinas contribuem para o desenvolvimento do processo inflamatório em todas as camadas da pele.
- Imunidade reduzida em um contexto de ecologia desfavorável. As crianças que vivem em cidades têm muito mais probabilidade de sofrer de dermatite atópica do que suas colegas rurais. Muitos cientistas atribuem isso ao enfraquecimento da imunidade no contexto da exposição diária a fatores ambientais adversos. A poluição industrial do ar e da água e uma grande quantidade de emissões de automóveis afetam negativamente o sistema imunológico do bebê. O corpo está contaminado com vários elementos químicos. Esses fatores reduzem gradativamente a imunidade da criança e podem causar reações alérgicas graves.
- Doenças crônicas. Bebês com várias patologias de órgãos internos também são suscetíveis ao desenvolvimento de dermatite atópica. Em risco estão as crianças com doenças crônicas dos sistemas digestivo e respiratório. A imunidade enfraquecida de uma criança não pode lutar contra várias doenças ao mesmo tempo.
- Infecções bacterianas. Recentemente, os cientistas observaram uma forte ligação entre a infecção estafilocócica e o subsequente desenvolvimento de dermatite atópica. Durante os testes de laboratório, estafilococos patogênicos foi detectado em mais de 90% dos casos em áreas de pele danificadas. Esse microrganismo tem efeito tóxico pronunciado nas células da pele, potencializa o processo inflamatório e contribui para o surgimento de novas exacerbações da doença.

Estágios da doença
Infelizmente, a dermatite atópica é uma doença crônica. Na presença de sensibilidade individual e predisposição genética a vários fatores provocadores, uma nova exacerbação da doença pode se manifestar em qualquer idade. Como qualquer doença crônica, a dermatite atópica passa por vários estágios sucessivos de seu desenvolvimento:
- Contato primário com um alérgeno. Nesse caso, quando um agente provocador entra, as células do sistema imunológico são ativadas. Os linfócitos, que são projetados para reconhecer substâncias estranhas ao corpo, são ativados e liberam uma grande quantidade de substâncias biologicamente ativas. Posteriormente, quando o mesmo gatilho ocorre, a inflamação ocorre com muito mais intensidade. Esta propriedade se deve à memória celular. As células do sistema imunológico "memorizam" os antígenos de uma substância estranha ao corpo e, após exposições repetidas, emitem uma enorme quantidade de anticorpos protetores.
- Desenvolvimento de inflamação imunológica. Os linfócitos ativados, que reconheceram o agente estranho, começam a liberar grandes quantidades de interleucinas. Estas substâncias proteicas têm um efeito biologicamente ativo pronunciado. É a eles que costuma se associar o desenvolvimento de todos os sintomas e manifestações clínicas desfavoráveis. Essa reação é positiva. Ele é projetado para limitar a inflamação e prevenir danos aos órgãos vitais. O corpo deseja limitar a inflamação apenas na pele, protegendo o cérebro e o coração.
- Desenvolvimento das manifestações clássicas da doença. Nesse período, o processo inflamatório atinge tal intensidade que começam a aparecer os primeiros sintomas desfavoráveis da doença. Eles geralmente duram de 7 a 14 dias. As manifestações mais agudas durante o contato inicial com o alérgeno aparecem após 48-72 horas. Se o fator de provocação entrar no corpo novamente, o período antes do início dos sintomas pode ser reduzido de várias horas para um dia.
- Redução de exacerbação e transição para uma forma crônica. Durante esse período, a quantidade de substâncias tóxicas que se formam durante uma reação alérgica diminui. O sistema imunológico se acalma e entra no modo de "sono". O processo de subsídio pode durar até 2 a 3 semanas. Neste momento, existem apenas manifestações cutâneas residuais: secura, descamação leve, vermelhidão leve. Após o período agudo da doença, a pele é limpa e fica com aspecto normal.
- Remissão. Nesse período, a criança praticamente não se preocupa com nada. A criança leva uma vida normal. A saúde da criança é excelente. A pele muda ligeiramente. Em alguns casos, crostas ou manchas de pele seca podem se formar nas dobras.

O desenvolvimento da doença implica uma alternância sequencial de várias fases. Após um período de exacerbação, ocorre remissão. A duração desse período depende em grande parte da condição do bebê e da ausência de exposição a fatores provocadores. Com qualquer alteração no nível de imunidade ou inflamação, a remissão pode ser rapidamente substituída por uma exacerbação.
Classificação
Hoje, os médicos em seu trabalho usam várias categorias diferentes ao mesmo tempo, o que permite esclarecer o diagnóstico. Essas classificações incluem a distribuição de várias variantes e formas da doença - dependendo do estágio do processo inflamatório, de sua duração, bem como da gravidade do estado geral da criança.
As várias formas de dermatite atópica podem ser divididas em várias categorias amplas.
Fase de desenvolvimento da doença
- Começar. Corresponde ao contato primário das células do sistema imunológico com um fator provocador.
- Desenvolvimento de manifestações clínicas. Durante este período, desenvolvem-se todas as principais manifestações da doença, características do período agudo.
- Exacerbação do lado inferior... Desaparecimento de sintomas desagradáveis, melhora do estado geral do bebê.
Era
- Opção infantil. Ela se desenvolve em bebês de até dois anos de idade. Geralmente prossegue com o aparecimento de manchas vermelhas que coçam. Essas erupções são grandes o suficiente. Esta opção também se caracteriza por um edema pronunciado das nádegas, braços e pernas do bebê. A pele do tronco fica muito fina. Numerosas escamas brancas podem se formar na cabeça, que são facilmente rejeitadas.
- Opção infantil. Geralmente dura até a adolescência. Esta forma da doença é caracterizada por coceira pronunciada, bem como ressecamento da pele. Os elementos da pele podem ser variados. Freqüentemente, há várias erupções vesiculares preenchidas com conteúdo transparente.
- Versão adolescente. Pode se desenvolver até os dezoito anos. Esta forma prossegue com o aparecimento de coceira intensa nas áreas danificadas da pele. A doença prossegue com uma mudança nos períodos de exacerbação e remissão. Isso leva à formação de crostas densas e áreas de liquenificação severa. O aparecimento de vesículas nem sempre é encontrado. Com muito mais frequência, as erupções cutâneas aparecem como grandes áreas de eritema.

Extensividade do processo inflamatório
- Opção de área limitada. Nesses casos, os danos à pele não ultrapassam cinco por cento de toda a superfície da pele.
- Opção com elementos comuns. Ocorre quando há lesões que cobrem até um quarto de toda a superfície da pele.
- Variante com mudanças difusas. Uma forma extremamente desfavorável da doença. Neste caso, são observados vários danos à pele. As únicas áreas que permanecem limpas são a superfície interna das palmas das mãos e a área do rosto próxima ao nariz e acima do lábio superior. Esta variante da dermatite atópica causa coceira intensa e insuportável. Numerosas marcas de arranhões aparecem na pele.
Mudança no estado geral
- Curso relativamente fácil. Implica a ocorrência de uma pequena quantidade de erupções cutâneas durante as exacerbações. Normalmente, esses são elementos vesiculares únicos. Esta opção é caracterizada pelo aparecimento de coceira moderada, há um leve edema, assim como pele seca. O curso da doença geralmente é bem controlado. Os períodos de remissão geralmente são longos.
- Forma moderada... Com essa variante da doença, um grande número de várias formações vesiculares cheias de fluido seroso aparecem em várias partes do corpo. Quando as vesículas se rompem, o líquido escorre, formando úlceras úmidas. Via de regra, o estado do bebê piora. A criança está constantemente penteando elementos que coçam. A condição também pode ser complicada pela adição de uma infecção bacteriana secundária.
- Corrente forte. Típico para bebês com baixos níveis de imunidade. A criança está horrível. Os elementos da pele aparecem em quase toda parte: no rosto, braços e pernas, cobertura das nádegas, abdômen. Numerosas vesículas, rompidas, contribuem para o desenvolvimento de feridas com úlceras graves, que se epitelizam de maneira bastante fraca.

Principais sintomas e sinais
A dermatite atópica se manifesta por vários sintomas que causam grave desconforto ao bebê. A gravidade das manifestações da doença depende de uma combinação de muitos fatores. Com um curso leve da doença, os sintomas aparecem em menor grau.Se a predisposição alérgica da criança for bastante pronunciada, a resposta imunológica ao fator de provocação será muito forte.
Durante uma exacerbação, a dermatite se manifesta pelos seguintes sinais característicos:
- Coceira intensa. Ele preocupa a criança ao longo do dia. Diminui um pouco à noite. Bebês, coçarem a pele danificada, podem apresentar infecções adicionais e piorar o curso da doença. O uso de anti-histamínicos ajuda a reduzir um pouco a manifestação desse incômodo sintoma.
- O aparecimento de manchas eritematosas. Numerosas manchas vermelhas brilhantes começam a se formar na pele. Com um curso leve da doença, as erupções cutâneas podem aparecer apenas em áreas limitadas do corpo. Eles geralmente ocorrem nas costas, abdômen ou braços. A pele afetada adquire uma cor “ígnea” característica. Ao toque, torna-se quente, um pouco compactado.
- Aparece secura. É também um dos sintomas mais comuns da dermatite atópica. Quanto mais tempo dura a doença, mais pronunciada se torna esta manifestação. Isso se deve a uma violação da composição água-lipídio da pele (devido a um processo inflamatório prolongado). A estrutura das camadas da pele é perturbada, o que contribui para uma mudança na sua qualidade. A pele fica muito seca ao toque e fica mais fina.
- Várias erupções cutâneas. A dermatite atópica é caracterizada por uma variedade de manifestações diferentes. Na maioria dos casos, a doença se manifesta pelo aparecimento de elementos vesiculares. Como regra, eles contêm fluido seroso no interior. Em casos mais raros, aparecem elementos papulares ou várias crostas. Essas erupções ocorrem com mais frequência em todas as dobras da pele. Muitas vezes aparecem na fossa cubital, sob os joelhos, e também podem ocorrer atrás das orelhas ou nas bochechas.
- Fenômenos de liquenificação. Este sinal aparece tarde o suficiente. Ocorre com arranhões constantes, na presença de áreas danificadas da pele. Assim, há uma mudança na estrutura e na estrutura da pele. Torna-se mais denso, a arquitetura das fibras de colágeno e elastina é interrompida.
- A criança não está se sentindo bem. A coceira intensa causa forte ansiedade no bebê. Os bebês são mais caprichosos, costumam chorar. Com um curso severo da doença, eles podem até se recusar a comer. As crianças mais velhas são caracterizadas por uma maior excitabilidade - e até por um comportamento um tanto agressivo. O sono é perturbado.
Após o desaparecimento do processo agudo, inicia-se um período de remissão. Todos os sintomas característicos de uma exacerbação são substituídos por outros. A duração da remissão pode depender de muitos fatores diferentes. Com um curso favorável da doença, esses períodos podem durar até vários anos.
Para o período de remissão da dermatite atópica, os seguintes sintomas são característicos:
- Mudanças na estrutura da pele. Algumas áreas da pele endurecem, enquanto outras ficam mais finas. Isso se deve a mudanças na estrutura e na estrutura das camadas da pele. As áreas onde se localizavam as úlceras geralmente cicatrizam, mas tornam-se menos densas ao toque. Crostas podem se formar em feridas cicatrizadas.
- Marcas de arranhões. Encontrado em quase todos os bebês com dermatite atópica. Mais pronunciado em bebês com exacerbações frequentes da doença. Normalmente aparecem como faixas estreitas de cor branca ou avermelhada. Cubra toda a superfície do corpo. Um grande número pode ser visto nos braços ou bochechas do bebê.
- Mudança no padrão da pele. Com um processo inflamatório prolongado que ocorre com esta doença, a arquitetura da estrutura da pele muda. Aparecem áreas de hiperpigmentação.
- Grave secura da pele e aparência de áreas com descamação... Este sintoma é característico nos primeiros dias após o desaparecimento da exacerbação. A pele fica muito seca. Numerosas escamas podem aparecer no couro cabeludo e nas dobras dos braços. Eles são facilmente rejeitados durante a lavagem ou quando tocados.
- Com um curso longo da doença, podem aparecer secura severa e descamação ao redor da borda vermelha dos lábios. Freqüentemente, é uma manifestação de queilite atópica. Esta condição não requer tratamento especial - exceto o uso de protetores labiais suaves aprovados para uso em crianças. Em alguns casos, a queilite atópica desaparece por conta própria, sem o uso de fundos adicionais.


Diagnóstico
Para identificar o alérgeno específico que contribui para o aparecimento dos sintomas da dermatite atópica, testes laboratoriais e instrumentais auxiliares ajudarão.
Análise de sangue geral
Um aumento no nível de leucócitos acima do normal indica a presença de um processo inflamatório no corpo. A eosinofilia grave (aumento do número de eosinófilos) indica a presença de uma natureza alérgica da doença. Todas as alergias ocorrem com ESR acelerada no período agudo da doença.
A fórmula para leucócitos ajuda os médicos a compreender o estágio do processo inflamatório. O aumento do nível de linfócitos periféricos também fala a favor da natureza alérgica da doença.

Pesquisa bioquímica
Para a análise, um pouco de sangue venoso é retirado do bebê. Com este teste, você pode ver a função do fígado e dos rins. Um aumento no nível das transaminases pode indicar o envolvimento das células hepáticas no processo sistêmico. Em alguns casos, também ocorre um aumento no nível de bilirrubina.
A lesão renal pode ser avaliada pela quantificação da ureia ou da creatinina. Com um longo curso da doença, esses indicadores podem mudar várias vezes. Se seu nível de creatitina mudar, certifique-se de mostrar seu filho a um nefrologista. Ele o ajudará a escolher as táticas corretas para o tratamento posterior do bebê.

Quantificação de imunoglobulina E
Essa substância é o principal substrato proteico que as células do sistema imunológico liberam em resposta aos alérgenos que entram no corpo. Em um bebê saudável, o nível de imunoglobulina E permanece normal ao longo da vida. Para crianças com doenças atópicas, um conteúdo aumentado dessa substância no soro do sangue é característico.
O material de pesquisa é sangue venoso. A análise está pronta, por via de regra, durante 1-2 dias. Durante uma exacerbação da doença, o nível de imunoglobulina E é muitas vezes superior ao normal. Um aumento no índice de mais de 165 UI / ml pode indicar a presença de atopia. Durante a remissão, o nível de imunoglobulina E diminui ligeiramente. No entanto, por muito tempo pode permanecer um tanto elevado.

Testes especiais de alergia
Este método é o método clássico para determinar alérgenos em imunologia. Ele tem sido usado em pediatria há mais de cem anos. O método é bastante simples e informativo. Esses testes provocativos são realizados para crianças com mais de quatro anos. As crianças mais novas podem apresentar resultados falsos positivos durante o teste. Isso se deve em grande parte às peculiaridades do funcionamento do sistema imunológico nessa idade.
Apenas um alergista-imunologista pediátrico pode realizar testes alérgicos. Na maioria das vezes, são realizados nas condições de salas de alergia de policlínicas ou em centros privados.
A pesquisa leva, via de regra, não mais do que uma hora. O bebê é feito pequenas incisões na pele com um bisturi afiado especial. Você não deve ter medo de tais cortes. Eles são muito pequenos para representar uma ameaça de infecção ou supuração.
Depois de aplicar incisões especiais, o médico aplica soluções diagnósticas de alérgenos. As substâncias são aplicadas em forte diluição. Isso minimiza o risco de uma possível reação alérgica violenta. Essas soluções de diagnóstico podem ser aplicadas de várias maneiras. O gotejamento geralmente é escolhido.

Hoje, o método de aplicação é amplamente utilizado. Não requer cortes adicionais. Com esse método de aplicação do alérgeno, a solução diagnóstica é pré-aplicada ao material. O médico simplesmente cola na pele do bebê e depois de um tempo avalia o resultado.
Normalmente, o resultado é avaliado em 5-15 minutos. Esse tempo depende da solução diagnóstica inicial usada no estudo. Se o bebê tiver uma predisposição alérgica ou sensibilidade severa a um alérgeno específico, depois de um tempo especificado, vermelhidão (e até mesmo manifestações cutâneas) aparecerá no local da aplicação. Eles podem ser pápulas ou vesículas.
A desvantagem incondicional de tal teste é sua baixa especificidade.... Se o bebê tiver pele muito sensível e delicada, podem ocorrer várias reações falso-positivas. Sob a influência de qualquer provocador químico, a pele muito delicada pode ter reações exageradas. Nesses casos, é impossível falar sobre a presença inequívoca de alergias.

Se for impossível avaliar inequivocamente a presença de sensibilidade alérgica individual a um alérgeno específico, os médicos usam estudos sorológicos adicionais.
Determinação de anticorpos específicos
Esses estudos são considerados os mais modernos entre todos os métodos de diagnóstico de doenças atópicas. Começaram a ser usados recentemente, mas têm mostrado excelentes resultados no diagnóstico de doenças alérgicas. O teste não requer pontuação ou cortes na pele. O material de pesquisa é sangue venoso.
A análise geralmente leva de três dias a várias semanas. Depende do número de alérgenos testados. Para a comodidade dos pacientes jovens, os laboratórios modernos determinam imediatamente toda uma linha de alérgenos, de estrutura antigênica semelhante. Isso permite não apenas estabelecer com precisão um fator de provocação, mas também identificar todos os alérgenos cruzados que também podem provocar uma exacerbação.
A essência do método se resume à determinação de anticorpos específicos que são formados no corpo depois que os alérgenos entram nele. São moléculas de proteínas muito sensíveis a vários agentes estranhos. Com qualquer contato com um alérgeno, as células do sistema imunológico liberam uma grande quantidade de anticorpos. Essa reação protetora visa eliminar rapidamente um agente estranho do corpo e eliminar a inflamação.

O teste sorológico é um teste diagnóstico importante na identificação de fatores desencadeantes que podem provocar uma reação alérgica. Tem uma especificidade bastante alta (95-98%) e conteúdo informativo. A desvantagem da pesquisa é o alto custo. Normalmente, o preço para identificar 10 alérgenos diferentes é de 5.000 a 6.000 rublos.
Antes de realizar qualquer teste sorológico, é importante lembrar de se preparar para a pesquisa. Todos esses testes são realizados melhor durante a remissão. Isso minimizará os falsos positivos. É melhor seguir uma dieta terapêutica hipoalergênica antes de iniciar um estudo. É melhor cancelar todos os anti-histamínicos e medicamentos dessensibilizantes alguns dias antes do estudo.

Princípios básicos de tratamento
A terapia da dermatite atópica é dividida em várias fases: durante a exacerbação e a remissão. A separação do tratamento permite que você enfrente diferentes sintomas que ocorrem em diferentes períodos do curso da doença. Com o desenvolvimento prolongado da doença, a terapia medicamentosa também muda. Em grande parte, isso se deve às mudanças na arquitetura e na estrutura da pele.
Durante uma exacerbação
- Eliminação do fator provocativo. É uma condição importante para o sucesso do tratamento da doença. Freqüentemente, em bebês, existe uma forma de contato de dermatite atópica. Aparece ao usar fraldas que não são adequadas para uma criança em particular. A área de tecido adjacente aos órgãos genitais do bebê pode ser impregnada com vários agentes anti-sépticos. Crianças com tendência a alergias podem desenvolver dermatite de contato aguda... Nesse caso, é melhor abandonar esta marca de fraldas e trocá-las por outras.
- O uso de terapia medicamentosa. Hoje, a indústria farmacêutica oferece uma grande variedade de produtos diferentes que podem ajudar a lidar com os sintomas desconfortáveis da dermatite atópica. A escolha dos fármacos é feita com foco nas manifestações cutâneas surgidas durante essa exacerbação. Os mais comumente usados são várias pomadas, cremes, géis hormonais e antiinflamatórios, bem como vários pós ou antiinflamatórios.
- Cumprimento de uma dieta hipoalergênica. Durante o período de exacerbação, os médicos prescrevem a nutrição médica mais severa. Essa dieta inclui uma abundância de alimentos proteicos e cereais permitidos, com exclusão quase completa de uma variedade de frutas e vegetais. Apenas plantas verdes podem ser usadas.
- Na doença grave - eliminação das manifestações sistêmicas. Nesses casos, os medicamentos hormonais podem ser prescritos na forma de injeções ou comprimidos. Com coceira intensa, que traz grande sofrimento ao bebê, são prescritos anti-histamínicos em comprimidos. Epode ser "Suprastin", "Fenistil" e outros. São prescritos por muito tempo: de vários dias ou mesmo até um mês.
- Conformidade com as regras de higiene pessoal. As mães devem manter as unhas de seus bebês limpas e compridas. Com coceira intensa, as crianças coçam fortemente a pele inflamada. Se houver sujeira sob as unhas, eles podem causar infecção adicional e agravar o curso da doença. Quando a flora bacteriana secundária está aderida, a inflamação aumenta acentuadamente, podendo aparecer sinais de supuração.
- Conformidade com o regime do dia. Para que o sistema imunológico funcione adequadamente, os bebês precisam descansar. Durante o dia, as crianças devem dormir pelo menos dez horas. Esse tempo é necessário para que o corpo mantenha uma boa capacidade de combater a inflamação, dá força para combater o alérgeno.
Durante a remissão
- O uso de terapia medicamentosa para áreas danificadas da pele. Depois que o processo agudo diminui, várias crostas e descamação permanecem na pele. Para eliminar os efeitos do processo inflamatório, pomadas e cremes com textura suficientemente oleosa são perfeitos. Essas preparações penetram bem em todas as camadas da pele e eliminam a secura severa. Para eliminar crostas ou escamas do couro cabeludo, utilizam-se várias pomadas com efeito ceratolítico.
- Fortalecimento do sistema imunológico. Para bebês enfraquecidos após um período agudo de doença, restaurar a força do sistema imunológico é uma etapa importante na reabilitação. Crianças com doenças atópicas não precisam ficar em casa o tempo todo. Condições estéreis são absolutamente inúteis para eles.

Caminhadas ativas e jogos ao ar livre fortalecerão o sistema imunológico e proporcionarão saúde. A normalização da função protetora dos intestinos também ajuda a restaurar a imunidade... As preparações, enriquecidas com lacto- e bifidobactérias úteis, restauram a microflora perturbada. "Liveo baby", "Bifidumbacterin" ajudam o intestino a funcionar plenamente e a fortalecer o sistema imunológico.


- Adesão regular a uma dieta hipoalergênica. Uma criança com tendência a doenças alérgicas ou dermatite atópica deve comer apenas alimentos aprovados. Todos os alimentos que contenham possíveis componentes alergênicos são completamente excluídos da dieta do bebê. Vale a pena seguir uma dieta hipoalergênica ao longo da vida.
- Eliminação completa de possíveis alérgenos provocadores do uso doméstico. Para bebês com tendência à dermatite atópica, não use travesseiros de penas ou cobertores. É melhor dar preferência a outros materiais naturais e sintéticos em uma base hipoalergênica. As almofadas devem ser lavadas a seco pelo menos 2 vezes por ano. Isso irá eliminar os ácaros domésticos que muitas vezes vivem nesses produtos e podem causar reações alérgicas.

Terapia medicamentosa
O tratamento médico desempenha um papel significativo na eliminação dos sintomas adversos da dermatite atópica. A escolha de um medicamento depende diretamente de qual manifestação deve ser eliminada. No tratamento da doença são utilizadas as formas cutâneas e a administração sistêmica de injeções e comprimidos.
Tratamento local
- Pomadas, cremes e suspensões antiinflamatórias (talkers)... Esses incluem "Tsindol "," Elidel "," Triderm "," Cetotifeno"E muitos outros meios. Esses medicamentos são antiinflamatórios e podem ajudar a combater a inflamação. Muitos remédios são combinados. Eles podem incluir antibióticos em baixas concentrações. Esses medicamentos são geralmente bem tolerados e não causam efeitos colaterais sistêmicos. Eles são nomeados, via de regra, 2 a 3 vezes ao dia e por um período de 10 a 14 dias. Em um curso mais grave da doença, pode ser usado por muito tempo, até que os sintomas desfavoráveis da doença sejam completamente eliminados.
- Pomadas hormonais. Eles são usados para um longo curso da doença. Você não deve ter medo de usar essas drogas. O conteúdo de hormônios glicocorticosteróides neles é muito pequeno. Esses medicamentos simplesmente não podem causar efeitos colaterais de natureza sistêmica. A maioria das preparações tópicas contém baixas concentrações de beclometasona ou prednisolona. No tratamento, você pode usar pomadas "Advantan", "Elokom" e muitas outras aprovadas para a prática pediátrica.
- Drogas dessensibilizantes. Freqüentemente, os médicos prescrevem anti-histamínicos para eliminar a coceira intensa. Podem ser Suprastin, assim como Fenistil, medicamentos à base de desloratadina. Muitos dos medicamentos são usados por crianças com mais de dois anos de idade. Esses remédios ajudam a eliminar a inflamação grave e a lidar com a coceira debilitante. Esses medicamentos são prescritos por um período de 10 a 14 dias.
Os comprimidos também podem ser usados por um mês ou mais a partir do momento em que os sintomas adversos de exacerbação são eliminados. O gluconato de cálcio pode ser usado para aliviar a coceira. Ajuda a eliminar a manifestação leve desse sintoma adverso.

- Estimulantes da membrana celular. Eles têm um mecanismo de ação semelhante ao dos anti-histamínicos. Eles são usados na prática infantil há relativamente pouco tempo. Eles são bem tolerados pelas crianças. Praticamente não há efeitos colaterais do uso. O cetotifeno é freqüentemente prescrito. Este medicamento é usado em bebês com mais de três anos. Indicado pelo curso por 2 a 3 meses. O esquema é escolhido pelo médico assistente. Para a retirada correta do medicamento, é necessária uma redução gradual da dosagem.
- Drogas que apoiam a imunidade. Freqüentemente, bebês com dermatite atópica são aconselhados a manter uma boa microflora intestinal. Para isso, são prescritas várias preparações contendo bifidobactérias ou lactobacilos vivos. Esses medicamentos devem ser usados em cursos: 2 a 3 vezes por ano. Para remover produtos tóxicos do corpo, são usados enterosorbents: "Polysorb", comprimidos de carvão ativado, "Enterosgel".
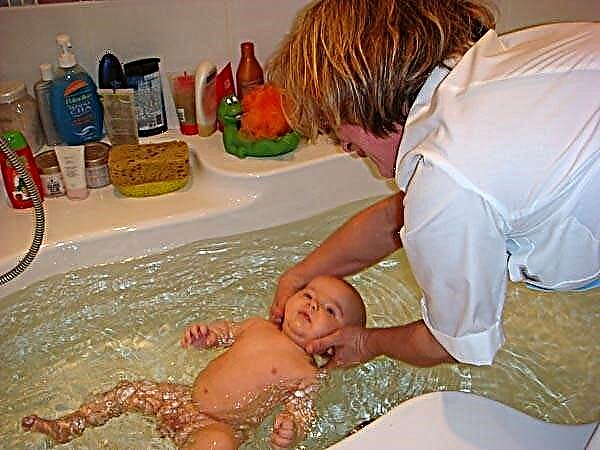
Os tratamentos de água são permitidos?
Para que a pele permaneça suficientemente hidratada durante uma exacerbação da dermatite atópica, ela deve ser hidratada. Mesmo durante o período de manifestações agudas da doença, o bebê pode ser banhado. Dar banho em seu bebê não é recomendado. Isso pode aumentar a coceira e aumentar a secura da pele. Melhor dar preferência a um simples banho higiênico.

Shampoos medicamentosos especiais podem ser usados para aliviar a coceira no couro cabeludo. Esses produtos possuem pH fisiologicamente neutro e não causam irritação.
Os procedimentos de higiene podem ser realizados diariamente. Depois disso, é imperativo tratar a pele com pomadas ou cremes medicinais. Além disso, irá hidratar a pele danificada e eliminar as manifestações adversas da atopia.
Para crianças muito pequenas, ao tomar banho, você pode adicionar caldo de celidônia. Para a sua preparação, tome 2-3 colheres de sopa de folhas esmagadas, despeje-as com um litro de água fervente. Deve ser insistido por 3-4 horas. Um copo do caldo resultante é adicionado ao banho quando o bebê está tomando banho. Você pode dar banho na criança com absinto ou infusão de uma série. Essas ervas têm um efeito benéfico na pele e ajudam a prevenir a infecção de feridas que ocorrem durante uma exacerbação.

O que comer?
A terapia nutricional para dermatite atópica é muito importante para o tratamento da doença. EntãoSomente a adesão a uma dieta ao longo da vida evitará as exacerbações frequentes da doença. Isso é especialmente importante para bebês com alergia alimentar grave a vários produtos alimentares.
Especialmente para bebês com dermatite atópica e doenças alérgicas, os pediatras desenvolveram um sistema de nutrição separado.
Elimina completamente os alimentos provocantes que têm fortes propriedades antigênicas e podem causar alergias.
Os seguintes alimentos devem ser completamente excluídos da dieta do bebê:
- Todas as frutas e vegetais tropicais. A maioria das frutas são vermelhas ou cor de vinho. Frutas cítricas também são proibidas.
- Frutos do mar e peixes que vivem no oceano. O peixe do rio é adicionado à dieta gradualmente. É necessário monitorar a reação da criança ao lançamento de um novo produto.
- Chocolates e outros docescontendo grãos de cacau.
- Doces e refrigerantesque contêm muitos corantes químicos e aditivos alimentares.

A nutrição de um bebê com dermatite atópica deve incluir os seguintes alimentos:
- Rico em proteínas. Perfeito para: aves magras, vitela, carne fresca e coelho. Produtos lácteos fermentados devem ser incluídos na dieta da criança. Uma grande quantidade da proteína certa, combinada com bifidobactérias benéficas, ajudará os bebês a fortalecer sua imunidade. É melhor adicionar um produto proteico específico aprovado a cada refeição.
- Cereais ou cereais. Eles podem ser um ótimo complemento ou acompanhamento. Ajudam a fornecer energia ao corpo e a dar novas forças para combater a doença. É melhor alternar entre diferentes cereais. Eles contêm uma grande quantidade de vitaminas B, bem como zinco e selênio. Essas substâncias têm um efeito positivo na pele e até favorecem sua cicatrização.
- Vegetais verdes. Durante o período de exacerbação diminuindo, você pode adicionar batatas e um pouco de cenoura. Couve-flor cozida (ou brócolis) é um excelente acompanhamento para crianças muito pequenas. Você pode adicionar pepino ralado aos pratos. Os vegetais são uma excelente fonte de fibra alimentar insolúvel. Eles também são necessários para a formação de microflora intestinal saudável.
- Fruta. Normalmente, maçãs e peras de jardim são recomendadas para crianças russas. O conteúdo de componentes antigênicos nessas frutas é muito menor do que nas frutas tropicais. No período agudo, o uso de tais produtos deve ser um pouco reduzido. As frutas são ricas em açúcares naturais. Isso pode afetar negativamente a restauração da estrutura celular da pele e prejudicar um pouco o trabalho dos leucócitos.
- Quantidade suficiente de líquido. Para remover os produtos de decomposição que se formam no corpo durante o processo inflamatório, é necessária água.... Você pode beber água fervida comum. Também é permitido o uso de refrigerantes de frutas ou compotas, preparados com maçãs ou peras secas. É melhor excluir bebidas de frutos silvestres até o período de remissão.
- Ingestão de vitaminas. Durante o período de uma dieta restrita, que é necessária durante uma exacerbação, muito poucos microelementos úteis entram no corpo da criança, portanto, a introdução de tais substâncias pelo lado de fora é necessária. Os complexos sintéticos estão se tornando uma excelente fonte de várias vitaminas. Eles contêm uma combinação de oligoelementos benéficos necessários para o crescimento e desenvolvimento do bebê. Atualmente, as preparações vitamínicas estão disponíveis na forma de comprimidos mastigáveis, xarope ou caramelo. Essas vitaminas trarão alegria à criança e também ajudarão a restaurar a deficiência de oligoelementos benéficos no corpo.
Como organizar adequadamente a rotina diária?
É muito importante que bebês com doenças atópicas sigam a rotina correta.... A rotina diária deve incluir necessariamente o sono diurno. Melhor gastar pelo menos 3-4 horas nisso. Durante esse descanso, os sistemas nervoso e imunológico são restaurados. A criança ganha novas forças para combater a doença.
Uma noite de sono deve ser de pelo menos 8-9 horas. Para bebês no primeiro ano de vida - até 12 anos. Como regra, o nível de histamina diminui durante o sono. Esta substância é formada durante uma reação inflamatória aguda e causa coceira intensa. Diminuir a concentração de histamina pode reduzir esse sintoma adverso. Isso traz algum alívio para o bebê.

No período agudo da doença, os jogos ativos são visivelmente reduzidos. A coceira debilitante traz grande desconforto aos bebês. Com a eliminação dos sintomas adversos no contexto do tratamento, as crianças começam a se sentir muito melhor e a voltar ao seu modo de vida habitual. Durante o período agudo da doença, é melhor limitar a atividade física ativa. As crianças deveriam descansar mais, tentar dormir o suficiente.
Possibilidades de tratamento de spa
O longo curso da doença freqüentemente se torna crônico. Os sintomas que ocorrem durante uma exacerbação são mais bem tratados em um ambiente hospitalar e, se leves, em casa.
A remissão da doença é um excelente momento para tratamento especializado em sanatórios ou centros de saúde.
Vários métodos de fisioterapia têm um efeito positivo no curso da doença... Para bebês com doença de longa duração, vários métodos de tratamento por ultrassom, terapia magnética e de luz, bem como métodos indutotérmicos são usados. Normalmente, durante uma estada em um centro de bem-estar, o bebê recebe vários métodos diferentes de uma vez, em cursos de 10 a 14 dias. Em alguns casos, é indicada a marcação de um tratamento mais longo, por um período de até três semanas.


A terapia em um sanatório tem um efeito clínico muito pronunciado. Com a passagem regular desse tratamento balneológico, o número de exacerbações da doença é sensivelmente reduzido. Bebês em terapia no mar fortalecem visivelmente sua imunidade. Os íons do mar têm um efeito positivo no funcionamento das células do sistema imunológico, além de curar a pele.
Os médicos recomendam que as crianças com dermatite atópica sejam submetidas a tratamentos de spa pelo menos uma vez por ano. É melhor fazer isso quando a exacerbação diminuir ou durante a remissão. A duração do voucher pode ser de 14 a 21 dias. É preferível optar por sanatórios localizados nas imediações do mar ou centros de bem-estar especializados que prestam serviços médicos a bebés com atopia e doenças cutâneas alérgicas.

Complicações
No estágio inicial, a doença geralmente prossegue sem consequências adversas pronunciadas. Após várias exacerbações e o uso de vários medicamentos, a criança pode apresentar algumas complicações da doença.
Os mais comuns na dermatite atópica são:
- Várias supurações (como resultado da ligação de uma infecção bacteriana secundária). A flora estafilocócica e estreptocócica é generalizada. Normalmente, o bebê pode trazer germes enquanto penteia elementos que coçam. Depois disso, depois de algumas horas, a inflamação aumenta visivelmente, aparece pus.
- Muitas vezes, as feridas infeccionam. Mesmo uma pequena quantidade do patógeno é suficiente para iniciar um processo infeccioso bacteriano. Esses casos requerem orientação médica imediata e prescrição de antibióticos. Em casos graves do processo bacteriano - hospitalização de emergência em um hospital.
- Fenômenos atróficos na pele ou seu adelgaçamento pronunciado. Comumente encontrados como efeitos colaterais após o uso prolongado de pomadas de corticosteroides. Algumas crianças podem ter alternativas. Em vez de áreas de pele mais fina, formam-se crostas densas (ou mesmo crostas). Nessas condições, os hormônios são cancelados e trocados por outras drogas. Durante o período de tal cancelamento, os bebês são prescritos com agentes imunomoduladores que permitem que eles normalizem a função prejudicada do sistema imunológico da criança.


Foi estabelecida uma deficiência?
Normalmente, para bebês com dermatite atópica, não é necessário estabelecer uma deficiência. Com um curso leve da doença e controle suficiente do início da perda persistente de função, não há. Com essa variante da doença, os médicos recomendam o tratamento das exacerbações em uma policlínica, com a supervisão obrigatória de um imunologista.
Adolescentes e jovens com histórico de longo curso da doença e numerosas hospitalizações para tratamento de exacerbações podem recorrer à UIT para um exame. Os médicos especialistas estudarão toda a documentação médica da criança e identificarão a presença ou ausência de sinais incapacitantes... Se uma criança apresenta sinais de perda persistente de função, ela pode ser designada a um grupo de deficientes. Via de regra, o terceiro.

Prevenção de exacerbações
As medidas preventivas ajudam a prevenir doenças agudas e controlar o curso da doença. Quando se trata de bebês com dermatite atópica, você deve sempre se lembrar da prevenção. Evitar o contato com um fator provocador ajuda a reduzir o risco de um possível surto.
Para evitar o aparecimento de sintomas adversos e o estágio agudo da doença, você deve:
- Certifique-se de seguir uma dieta hipoalergênica. Todos os alimentos com fortes propriedades alergênicas são completamente excluídos da dieta do bebê. Apenas pratos neutros que não contenham alérgenos são permitidos. As refeições devem ser feitas várias vezes ao dia, em pequenas porções. É imperativo incluir uma proteína completa (em quantidade suficiente para o corpo de uma criança).
- Use apenas materiais hipoalergênicos. Todos os travesseiros, roupas de cama e roupas devem ser feitos de materiais sintéticos com baixas propriedades alergênicas. É melhor não usar produtos feitos de seda ou lã natural. Limpe os travesseiros pelo menos uma ou duas vezes por ano. O cobertor também deve ser levado a uma lavanderia profissional.
- Brinquedos, louças e talheres de crianças são processados em água morna com líquidos especiais que não contêm produtos químicos agressivos. Esses produtos são geralmente rotulados como hipoalergênicos e não podem causar reações alérgicas. Para crianças com dermatite atópica, é melhor usar produtos químicos domésticos aprovados para uso desde os primeiros dias após o nascimento.
- O uso de anti-histamínicos antes da floração. Especialmente necessário para bebês com reações alérgicas ao pólen. Os anti-histamínicos em doses profiláticas reduzem a probabilidade de uma reação alérgica grave. A doença pode passar de uma forma mais apagada.
- Fortalecimento do sistema imunológico. Comer uma dieta saudável com fibras e vitaminas suficientes e brincar ao ar livre são ótimas maneiras de reconstruir e revitalizar o sistema imunológico. Bebês com dermatite atópica também não devem evitar tratamentos com água e temperos. Essas técnicas têm um efeito positivo na imunidade, além de melhorar o humor e normalizar o sono.
- Amamentação de longo prazo. Cientistas de muitos países provaram que anticorpos protetores entram no corpo do bebê junto com o leite materno. Isso permite que você proteja o corpo da criança de várias patologias infecciosas e reduza o risco de desenvolver possíveis reações alérgicas. O leite materno também ajuda a normalizar a microflora intestinal do bebê e ajuda a fortalecer o sistema imunológico.
- Conformidade com as regras de higiene. Os quartos das crianças para bebês com tendência a reações alérgicas devem ser limpos com mais frequência. Atingir condições completamente estéreis não é absolutamente necessário. Muito mais importante é apenas um chão limpo e recém-lavado. Certifique-se de ventilar a sala. Isso melhora a troca de ar no berçário e até ajuda a reduzir a concentração de micróbios patogênicos no ar.
- Caminhadas regulares ao ar livre. A exposição suficiente ao sol tem um efeito positivo no sistema imunológico. Os raios solares estimulam o sistema nervoso e também ajudam a normalizar os níveis hormonais. Os passeios ao ar livre são muito importantes para os bebês. Eles ajudam a restaurar a imunidade.
A dermatite atópica ocorre frequentemente em bebês de diferentes idades. O curso da doença na maioria dos casos torna-se crônico. Monitoramento regular, medidas preventivas e tratamento oportuno e competente das exacerbações ajudarão a controlar o desenvolvimento da doença e a melhorar a qualidade de vida do bebê.
Para mais detalhes, consulte o programa do Dr. Komarovsky.